El síndrome metabólico se define como un conjunto de factores de riesgo cardiometabólicos interrelacionados que incluyen obesidad abdominal, dislipidemia aterogénica, hipertensión arterial y resistencia a la insulina. El diagnóstico requiere 3 o más de 5 criterios clínicos: circunferencia de cintura elevada (≥102 cm en hombres, ≥88 cm en mujeres; ≥90 cm y ≥80 cm respectivamente en población asiática), triglicéridos ≥150 mg/dL, HDL-C bajo (<40 mg/dL en hombres, <50 mg/dL en mujeres), presión arterial ≥130/85 mmHg, y glucosa en ayunas ≥100 mg/dL.[1][2][3]

Figura 1 Ilustración central. Intervenciones de estilo de vida para apoyar
Epidemiología y Riesgo
La prevalencia del síndrome metabólico en Estados Unidos aumentó de 25.3% (1988-1994) a 43.3% (2017-2018), afectando cada vez más a adultos jóvenes, asiático-americanos y personas con educación universitaria.[5] El síndrome duplica el riesgo de eventos cardiovasculares a 5-10 años y confiere un riesgo 5 veces mayor de desarrollar diabetes tipo 2.[1][3]
Fisiopatología
La anormalidad central consiste en un desequilibrio entre la ingesta y el catabolismo de nutrientes (sobrenutrición), caracterizado por acumulación de lípidos en músculo e hígado. El exceso de lípidos en músculo causa resistencia a la insulina y elevación de glucosa plasmática, mientras que la sobrecarga hepática promueve esteatosis hepática.[1]
Manejo Actualizado
Modificación del estilo de vida como terapia de primera línea:
La Endocrine Society recomienda que los programas integrales de estilo de vida logren una pérdida de peso ≥5% del peso inicial durante el primer año.[6] Las intervenciones efectivas incluyen:[7][8]
- Dieta cardiovascular saludable: Patrón tipo mediterráneo con alto contenido de ácidos grasos monoinsaturados (aceite de oliva), ácidos grasos poliinsaturados omega-3 (nueces, pescado), frutas, vegetales, granos enteros, legumbres y productos lácteos bajos en grasa. Consumo moderado de alcohol y limitación de carnes rojas.
- Actividad física: Mínimo 30 minutos de actividad física de intensidad moderada la mayoría de los días de la semana, con mayores beneficios al incrementar el ejercicio.
- Restricción calórica: Meta realista de reducción del 7-10% del peso basal en 6-12 meses.
Un ensayo clínico reciente (2026) demostró que una intervención de estilo de vida basada en hábitos durante 6 meses logró remisión sostenida del síndrome metabólico a 24 meses, superando estudios previos que alcanzaban en promedio 22% de remisión con tratamientos continuos.[5]
Terapia farmacológica dirigida a componentes individuales:
Cuando la modificación del estilo de vida es insuficiente, se recomienda tratamiento farmacológico para cada componente:[9]
- Hipertensión: Meta <130/80 mmHg para todos los pacientes. Priorizar IECA/ARA-II en pacientes con diabetes y albuminuria o enfermedad renal crónica.
- Hipertrigliceridemia: Estatinas reducen modestamente los triglicéridos. En pacientes con triglicéridos 135-499 mg/dL, diabetes y factores de riesgo concomitantes, icosapent etil reduce eventos cardiovasculares. Para triglicéridos ≥500 mg/dL, considerar fibratos (fenofibrato preferido con estatinas concomitantes) para reducir riesgo de pancreatitis.
- Obesidad: Cirugía bariátrica reduce eventos cardíacos adversos mayores y mortalidad en >50% en individuos con enfermedad cardiovascular establecida o insuficiencia cardíaca.[9]
Concepto Emergente: Síndrome CKM
La American Heart Association (2023) ha introducido el concepto de síndrome cardiovascular-renal-metabólico (CKM), que reconoce la interconexión entre factores metabólicos, enfermedad renal y cardiovascular, con un sistema de estadificación de 0 a 4 que permite intervenciones preventivas y terapéuticas dirigidas según el estadio.[9][4]
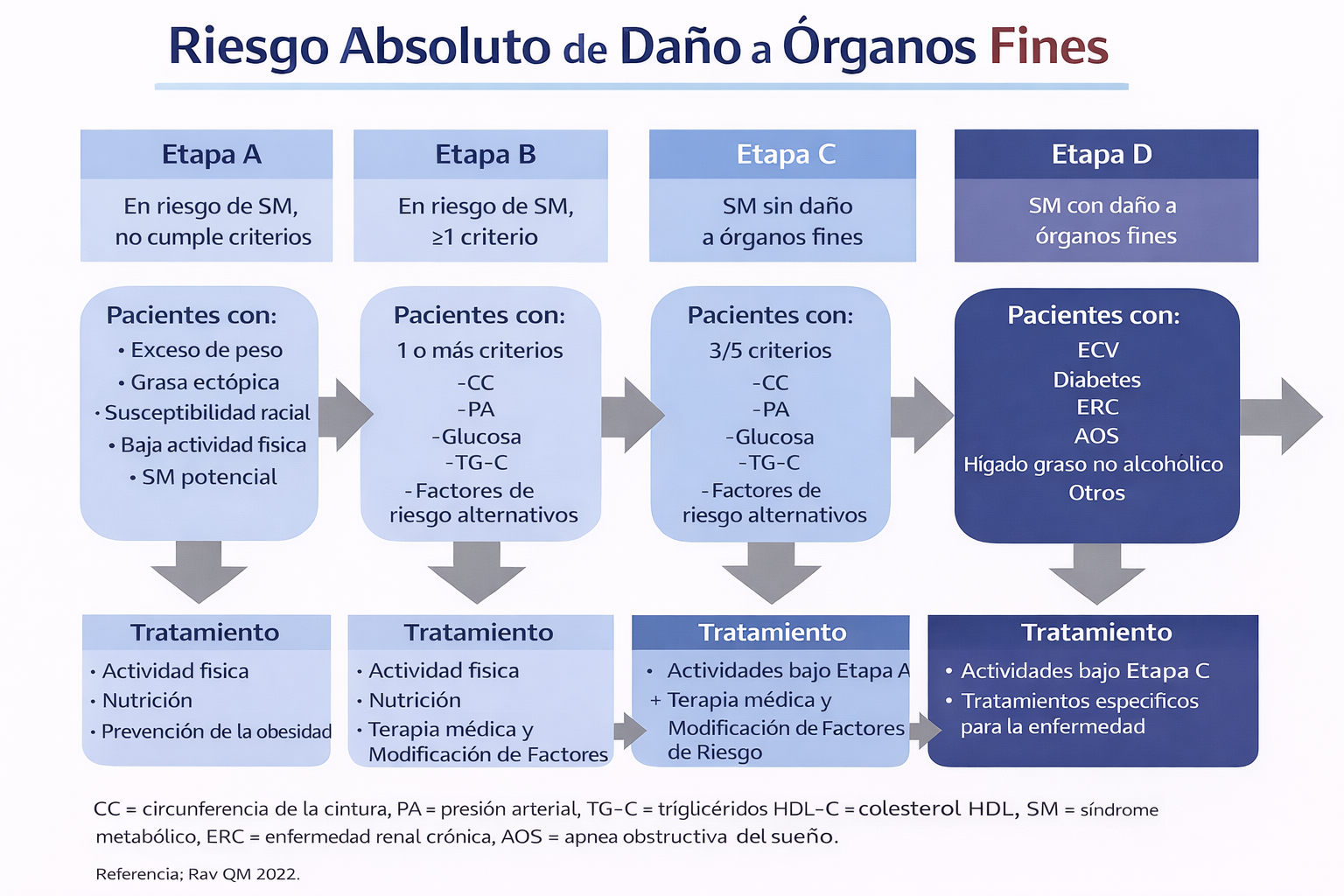
Figura 2 Etapas en la evolución del síndrome metabólico y terapia recomendada por etapa (sin definir)
El síndrome metabólico puede revertirse con restricción calórica y aumento de actividad física, con reversión rápida observada en pacientes sometidos a cirugía bariátrica, incluso antes de pérdida significativa de peso, indicando el papel clave de la ingesta de nutrientes.[1]
References
- Managing Atherosclerotic Cardiovascular Risk in Young Adults: JACC State-of-the-Art Review. Stone NJ, Smith SC, Orringer CE, et al. Journal of the American College of Cardiology. 2022;79(8):819-836. doi:10.1016/j.jacc.2021.12.016.
- The Metabolic Syndrome - What Is It and How Should It Be Managed?. Nilsson PM, Tuomilehto J, Rydén L. European Journal of Preventive Cardiology. 2019;26(2_suppl):33-46. doi:10.1177/2047487319886404.
- Clinical Management of Obesity – Third Edition. Caroline M. Apovian MD, Louis Aronne MD, Sarah R. Barenbaum MD. The Obesity Society (2025).
- Lifestyle Interventions in Cardiovascular-Kidney-Metabolic Syndrome JACC: Advances Expert Panel. Shahid I, Philip J, Avenatti E, et al. JACC. Advances. 2025;4(6 Pt 2):101788. doi:10.1016/j.jacadv.2025.101788.
- Lifestyle Intervention for Sustained Remission of Metabolic Syndrome. Powell LH, Berkley-Patton J, Drees BM, et al. JAMA Internal Medicine. 2026;186(1):67-77. doi:10.1001/jamainternmed.2025.5900.
- Primary Prevention of ASCVD and T2DM in Patients at Metabolic Risk: An Endocrine Society* Clinical Practice Guideline. Rosenzweig JL, Bakris GL, Berglund LF, et al. The Journal of Clinical Endocrinology and Metabolism. 2019;104(9):3939-3985. doi:10.1210/jc.2019-01338.
- Contributory Risk and Management of Comorbidities of Hypertension, Obesity, Diabetes Mellitus, Hyperlipidemia, and Metabolic Syndrome in Chronic Heart Failure: A Scientific Statement From the American Heart Association. Bozkurt B, Aguilar D, Deswal A, et al. Circulation. 2016;134(23):e535-e578. doi:10.1161/CIR.0000000000000450.
- Lifestyle Recommendations for the Prevention and Management of Metabolic Syndrome: An International Panel Recommendation. Pérez-Martínez P, Mikhailidis DP, Athyros VG, et al. Nutrition Reviews. 2017;75(5):307-326. doi:10.1093/nutrit/nux014.
- A Synopsis of the Evidence for the Science and Clinical Management of Cardiovascular-Kidney-Metabolic (CKM) Syndrome: A Scientific Statement From the American Heart Association. Ndumele CE, Neeland IJ, Tuttle KR, et al. Circulation. 2023;148(20):1636-1664. doi:10.1161/CIR.0000000000001186.
- The CardioMetabolic Health Alliance: Working Toward a New Care Model for the Metabolic Syndrome. Sperling LS, Mechanick JI, Neeland IJ, et al. Journal of the American College of Cardiology. 2015;66(9):1050-67. doi:10.1016/j.jacc.2015.06.1328.
